viewed_cookie_policy
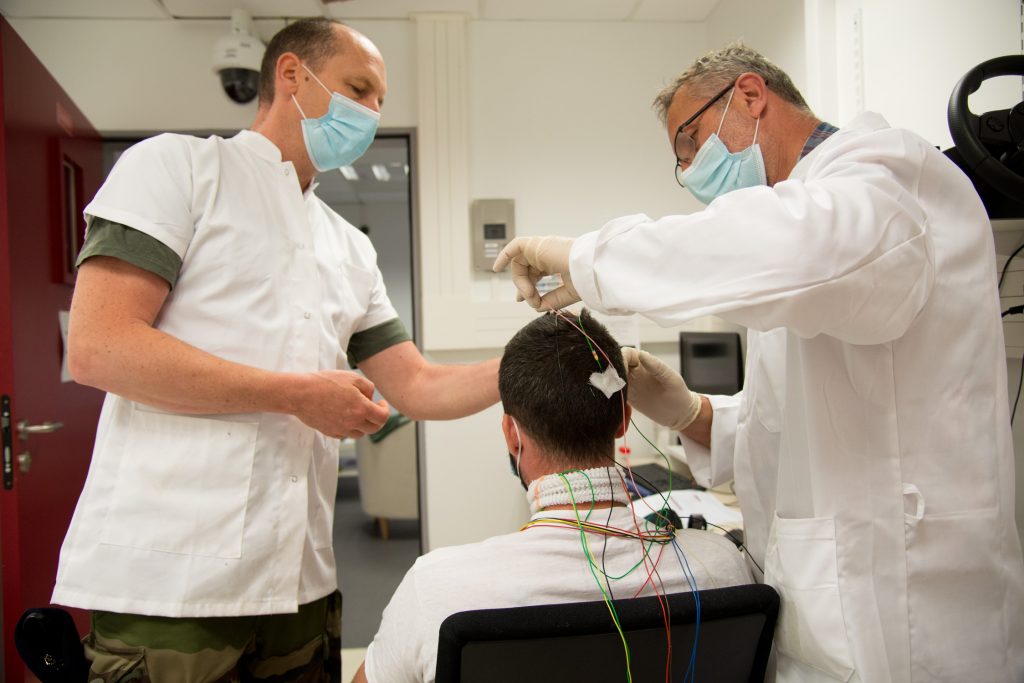
Le centre de recherche de l’Académie militaire de Saint-Cyr Coëtquidan et l’Institut de Recherche Biomédicale des armées ont co-organisé le 20 mars dernier une journée d’étude dédiée à la surcharge cognitive dans les armées. Les témoignages d’opérationnels, les exposés des chercheurs et la participation d’industriels ont permis d’identifier les mécanismes de la surcharge cognitives, et d’aborder ensuite les solutions qui pourraient aider les combattants.
Interview de Julie Albentosa, Chercheur en psychologie ergonomique à l’IRBA.
- Quelle est votre définition de la surcharge cognitive ?
La surcharge cognitive survient à partir du moment où les contraintes qui pèsent sur un individu sont plus élevées que les ressources dont ce dernier dispose pour y faire face. La surcharge cognitive du combattant peut survenir sous l’effet de différents facteurs tels que la pression temporelle, le type de mission, le climat, la topographie, le nombre d’informations à traiter, le manque d’entraînement. Le niveau d’expérience est crucial pour faire face à la survenue de la surcharge. Ainsi, lorsqu’un combattant peu expérimenté n’a pas encore développé de routines pour réaliser ses tâches, il sera plus rapidement mentalement saturé qu’un combattant expérimenté. Par ailleurs, pour un même combattant, une situation fortement exigeante peut rapidement excéder ses capacités cognitives attentionnelles ou mnésiques, comme le fait de devoir écouter des informations transmises à la radio et prendre des décisions tactiques.
Pour caractériser la surcharge cognitive, nous utilisons différents types de mesures complémentaires les unes des autres : subjectives (questionnaires interrogeant le ressenti des individus), physiologiques et/ou neurophysiologiques (ex. : électrocardiogramme, électroencéphalogramme) et de performances (ex. : nombre de réponses correctes, temps de réaction).
2. Quels impacts pour les combattants sur le terrain ?
Sur le terrain, les combattants sont souvent confrontés à des situations multitâches durant lesquelles ils doivent traiter de manière simultanée différentes informations. Les combattants qui sont cognitivement surchargés n’ont plus suffisamment de ressources pour traiter toutes les informations nécessaires à la bonne réalisation de leurs tâches. Ils n’arrivent donc plus à les réaliser correctement et efficacement, ils sont moins rapides et moins précis. L’altération de leurs performances peut constituer un danger pour leur sécurité et leur santé, en particulier sur des théâtres d’opération à fort risque.
3. Comment y remédier ? (les solutions)
Il est important d’identifier les situations pouvant générer une charge cognitive élevée, voire une surcharge pour agir sur deux leviers :
- Entraîner les combattants pour abaisser leur niveau de charge cognitive en automatisant les actions à réaliser et en acquérant des stratégies compensatoires. Une stratégie peut être de prioriser le traitement de certaines informations plus importantes que d’autres ;
- Concevoir les équipements avec une approche anthropocentrée, c’est-à-dire plus humanisée que technophile, de telle sorte à ce qu’ils soient adaptés aux capacités des combattants pour une utilisation optimale en opération. Avec la sophistication des équipements qui présentent de nombreuses informations multimodales (ex. : visuelle et auditive), il apparaît important de connaître la modalité qui sera la moins saturante pour le combattant, en fonction des situations qu’il rencontre.
4. Présentez-vous en trois mots vos dernières recherches et pour quels bénéfices ?
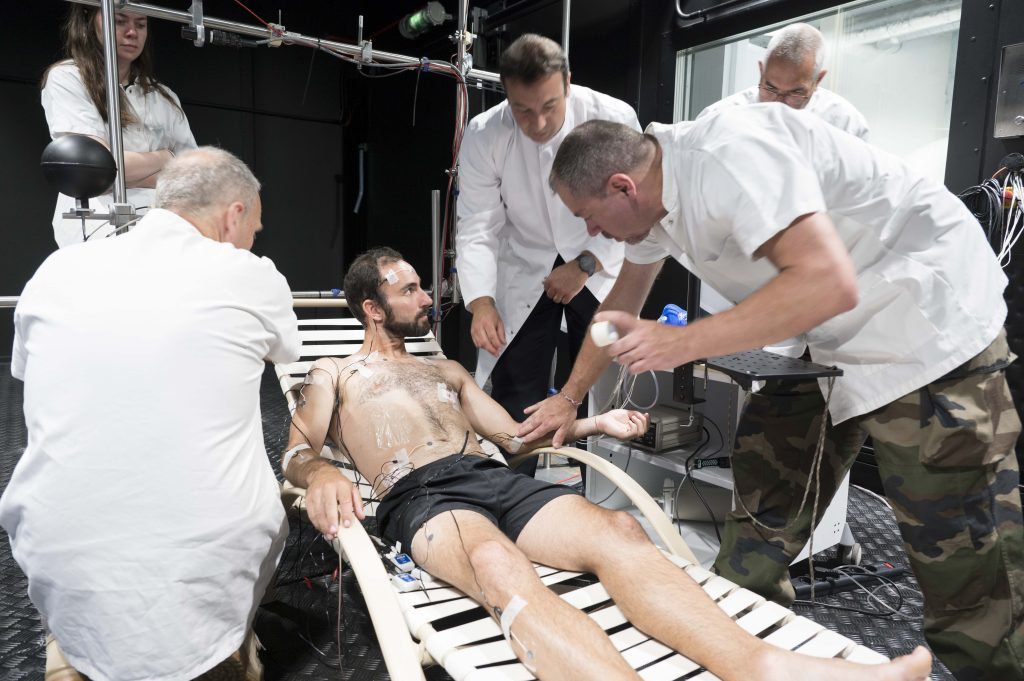
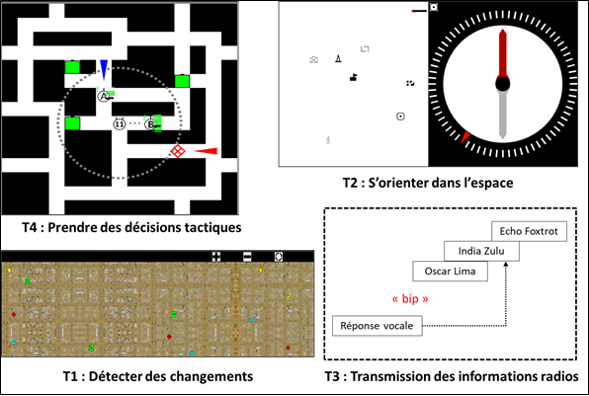
Le projet de recherche « Évaluation de la Charge Cognitive du cOmbattant Débarqué » (ECCODé), financé par la direction générale de l’armement (DGA), piloté par mes soins et la Pr. Françoise Darses, chef du département neurosciences et science cognitive à l’IRBA, vise à comprendre comment les chefs de groupe de l’armée de Terre passent d’une charge cognitive élevée à une surcharge. Pour ce faire, avec l’Aspirant Alexis R, doctorant VSSA, nous avons conçu deux dispositifs représentatifs de l’activité du chef de groupe débarqué d’une part en environnement simulé sur ordinateur, et d’autre part en environnement virtuel.

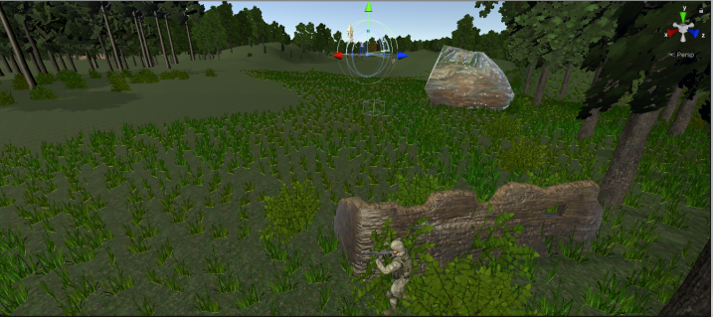
Nous avons testé l’effet du nombre de tâches simultanées (deux ou trois) et de la modalité de présentation de ces tâches (unimodales visuelles ou multimodales visuelle et auditive) sur la charge cognitive du chef de groupe. Selon les conditions expérimentales, le chef de groupe avait suffisamment – ou pas assez – de ressources résiduelles en réserve pour traiter un signal visuel, auditif ou tactile supplémentaire.
Les résultats ont montré que les chefs de groupe étaient en surcharge principalement en situation de triple-tâche, mais également en double-tâche multimodale (une tâche visuelle et une tâche auditive). Une explication est que la tâche auditive de transmission d’informations était probablement particulièrement coûteuse car les participants devaient garder en mémoire de travail les informations dites au fur et à mesure. La nature même de cette tâche a donc probablement influencé les résultats. On note d’ailleurs que les chefs de groupe n’avaient pas suffisamment de ressources pour traiter un signal auditif dès l’apparition de cette tâche de transmission d’informations. Les configurations les moins cognitivement saturantes étaient de présenter un signal tactile dans les situations multitâches unimodales visuelles et de présenter un signal visuel dans les situations multitâches multimodales. Ces résultats permettent d’orienter la conception des futurs équipements destinés aux chefs de groupe de sorte à présenter des signaux qui ne vont pas les saturer dans des situations qui sont déjà contraignantes pour eux. Le test des équipements retenus sera nécessaire pour évaluer l’impact sur la charge cognitive du combattant en activité opérationnelle.
viewed_cookie_policy
Somnolence et fatigue, « ennemis » du militaire, sont antinomiques avec sa mission, menée très souvent dans des conditions extrêmes et d’altérations du rythme veille-sommeil. Pourtant, le sommeil est autant indispensable au militaire qu’à n’importe quel autre individu et les altérations du rythme veille-sommeil, les privations ou encore les restrictions de sommeil ont des répercussions sur les performances, la sécurité et le bien-être physique et mental de l’individu et du groupe. Ces effets pénalisants de la dette de sommeil rendent le combattant plus vulnérable vis-à-vis de l’ennemi et mettent en jeu sa sécurité.
Si l’entraînement particulier du militaire lui permet de mettre en œuvre des stratégies, visant à lutter contre l’apparition de la fatigue et la dégradation de ses performances, l’évolution du combattant dans un milieu tout à fait spécifique, souvent contraignant, parfois hostile, nécessite une gestion minutieuse de son sommeil et de ses rythmes circadiens. L’enjeu est de maintenir un niveau de performance compatible avec la conduite de la mission et un niveau de sécurité acceptable afin de prévenir les accidents.
En milieu militaire et selon le type de mission dans laquelle le combattant est impliqué, les privations de sommeil peuvent être totales pendant un, deux, trois, parfois quatre nycthémères complets (un nycthémère dure 24 heures, soit un jour et une nuit). C’est le cas des opérations dites soutenues (SUSOPS). Dans d’autres situations, ces privations peuvent être partielles et fragmenter le sommeil nocturne. C’est le cas des opérations continues (CONOPS), s’étalant sur plusieurs jours ou semaines.
SUSOPS : Opération SOUTENUE
Activité militaire quasi ininterrompue et intense, se poursuivant au-delà du nycthémère (26-48 heures) et ne permettant aucun repos compensateur.
CONOPS : Opération CONTINUE
Activité militaire de plus longue durée (plusieurs jours), n’autorisant qu’une récupération partielle (par exemple, un sommeil diurne, de courte durée et fractionné).
Dans le cadre de la journée mondiale du sommeil, nous sommes heureux de vous présenter ce guide pratique élaboré par nos experts de l’IRBA avec la contribution d’UNEO. Ce guide permet à tous les personnels d’obtenir les éléments nécessaires et pratiques à la bonne conduite de leurs missions et les informations relatives à l’utilisation des contre-mesures à mettre en œuvre pour faire face aux conséquences des altérations du rythme veille-sommeil. Les contre-mesures sont avant tout ergonomiques, organisationnelles et physiologiques.
Quelques stratégies et recommandations
Les siestes



Tolérance à la privation de sommeil grâce à :
L’entrainement physique
Un exercice intense, par exemple, entraîne une diminution de la latence d’endormissement, c’est-à-dire que l’on met moins de temps pour s’endormir, une augmentation du temps total de sommeil, une augmentation du temps de sommeil lent profond.
Une activité physique régulière entraîne aussi une diminution de la latence d’endormissement, mais également une diminution des éveils nocturnes, une diminution du sommeil paradoxal et une augmentation du temps de sommeil lent profond Elle a également des propriétés multiples : anxiolytique, antidépressive et analgésique.
Sur un plan cognitif, une étude en laboratoire a montré que 7 semaines d’entraînement physique à raison de 3 fois par semaine peuvent limiter la dégradation des performances mentales rencontrée lors d’une privation de sommeil chez des sujets jeunes et en bonne santé De plus, ces sujets ont montré une meilleure tolérance à la privation de sommeil sur un test de 40 minutes de conduite simulée.
La provision de sommeil
Dans certaines conditions, il a été démontré que nous pouvions faire de la provision de sommeil En effet, une étude récente a mis en évidence que laisser des sujets aller se coucher 2 heures plus tôt pendant une semaine, entraînant ainsi une provision de sommeil d’environ 75 minutes en moyenne, permettait de limiter les effets délétères d’une privation de sommeil en termes de performance mentale.

viewed_cookie_policy
Projet penthere : une étude de l’institut de recherche biomédicale des armées (irba) sur la résistance à la chaleur en exercice d’ultra-endurance et la capacité de récupération
En juillet 2023, l’IRBA a mené l’étude scientifique PENTHERE pour [Performance ENdurance THErmorégulation REcupération] afin de développer une meilleure connaissance sur la tolérance à la chaleur des militaires en situation d’effort physique et leur capacité de récupération.
Une meilleure connaissance pour préserver la santé des combattants déployés dans des zones de climat chaud
Dans des régions où les températures sont extrêmement élevées, la tolérance individuelle des militaires à la chaleur en cas d’activité physique prolongée demeure difficile à caractériser. En mission comme à l’entraînement, le manque de sommeil, la déshydratation, le port des équipements individuels (tenue, gilet pare-balle, sac à dos, etc.) ou encore le manque d’acclimatation sont autant de facteurs qui peuvent altérer leur capacité à thermoréguler et ainsi engendrer des problèmes de santé.
A l’initiative du médecin en chef, Pierre-Emmanuel, physiologiste et chercheur au sein du département « environnements opérationnels » de l’IRBA, le projet PENTHERE a pour objectif d’identifier des marqueurs biologiques capables de prédire la tolérance d’une exposition en environnement chaud en situation d’exercice physique de longue durée. L’étude a été réalisée sur 10 volontaires sportifs.
Un protocole en laboratoire et sur le terrain
Pour mener cette étude, l’équipe du médecin en chef a tout d’abord reçu les volontaires en laboratoire dans la chambre bioclimatique* de l’IRBA au sein de laquelle ils ont réalisé individuellement des tests physiologiques, biologiques et cognitifs au repos (température centrale, fréquence cardiaque, prélèvements biologiques, test de vigilance…). En laboratoire, l’équipe de recherche a ainsi exploré de façon personnalisée la façon dont les organismes des participants régulent leur température centrale dans une exposition contrôlée à la chaleur sèche en situation de repos.
Pour la réalisation des tests en situation d’effort, l’équipe de recherche et les 10 volontaires ont été accueillis au centre national des sports de la défense [CNSD] situé à Fontainebleau, établissement bénéficiant des infrastructures nécessaires pour organiser l’épreuve d’ultra-endurance de six heures.
Pour la seconde partie de l’étude, les sujets ont réalisé un exercice continu de 6 heures en pleine chaleur. Des tests complémentaires ont été effectués avant, pendant et après l’effort (température centrale et cutanée, souplesse des articulations…) et ont fait l’objet d’autres prélèvements biologiques (urine, sang et sueur). Les athlètes ont également ingéré une gélule qui a permis de mesurer leur température centrale en continu sur toute la durée de l’épreuve.
Ces différentes données de santé recueillies au repos et à l’effort en environnement chaud permettront à l’équipe de l’IRBA d’étudier d’éventuelles corrélations entre les réponses physiologiques individuelles au repos et à celles à l’effort. Objectif : pouvoir prédire la réponse physiologique de chacun pour réguler sa température centrale en cas d’effort à la chaleur.
Adapter et personnaliser des contre-mesures médicales
Pour l’IRBA, une meilleure connaissance sur la capacité de la récupération de tolérance à la chaleur permettrait de mieux caractériser le fonctionnement de la thermorégulation et le niveau de risque hyperthermique. Les résultats attendus pourront individualiser le risque et proposer des contre-mesures adaptées (acclimatation, nutrition, hydratation…) aux militaires déployés en climat chaud.
L’étude se poursuit désormais par l’analyse de plus de 3200 échantillons prélevés sur les dix volontaires : la publication des résultats sera disponible dans les prochains mois !
Crédits :
Images : ADC Didier DESLAIS
Rédactrice : SACN Aurélia FREDOC
* Chambre bioclimatique : Ce moyen d’essai humain et matériel unique en France est en mesure de reproduire les conditions climatiques les plus extrêmes pour mettre à l’épreuve le matériel et étudier les réactions physiologiques. La plateforme peut reproduire des températures comprises entre -20°C et +70°C, simuler un vent allant jusqu’à 80km/h ou encore une hygrométrie jusqu’à 100%.
viewed_cookie_policy
L’IRBA a mené une étude scientifique afin de développer une meilleure connaissance des facteurs intrinsèques impliqués dans la tolérance individuelle à l’hypoxie d’altitude.
En missions ou à l’entraînement, les parachutistes, le personnel navigant et les troupes de montagne sont exposés à l’hypoxie d’altitude. La diminution d’oxygène liée à cet environnement a des conséquences physiologiques (augmentation de la ventilation), voire pathologiques (mal aigu des montagnes, maux de tête, etc.), qui surviennent de façon variable selon les individus. Mené par le Médecin principal Pierre, chercheur au sein du département recherche, expertise et formation aéromédicales de l’IRBA, le projet GENERICH avait pour objectif d’identifier des facteurs intrinsèques impliqués dans la tolérance individuelle à l’hypoxie d’altitude.

Pour cela, quatre-vingt-quatre sujets volontaires sains ont été inclus dans l’étude. Ils ont réalisé un test d’effort en hypoxie au laboratoire d’exercice de l’IRBA. Ce test, mis au point dans les années 80 par le Professeur Richalet, permet d’enregistrer la réponse ventilatoire, la réponse cardiaque et la désaturation à l’exercice lors d’un effort modéré de randonnée simulé au sommet du Mont-Blanc à plus de 4800 mètres d’altitude. Il permet de prédire la susceptibilité individuelle à développer une grave pathologie de haute altitude. Dans cette étude, nous avons mis en évidence une association entre les réponses ventilatoires à l’hypoxie et une mutation sur un gène codant la protéine qui détecterait la disponibilité d’oxygène dans le sang (le gène HMOX2, déterminé à partir d’un prélèvement sanguin). Les sujets porteurs de la version ancestrale non mutée de l’allèle ont de plus faibles réponses ventilatoires à l’hypoxie. Ils sont plus à risque de développer de graves pathologies de haute altitude.
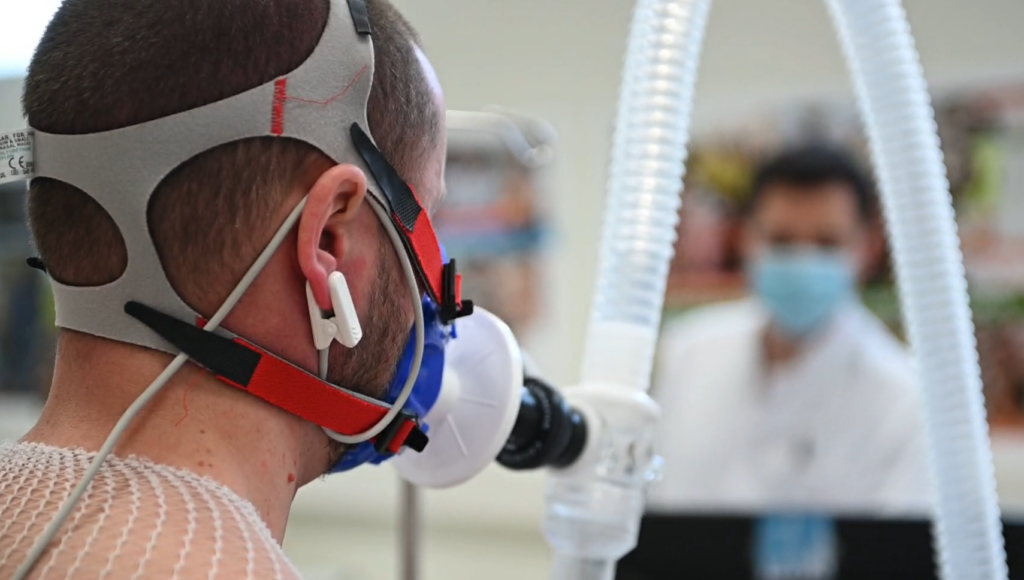
Pour l’IRBA, une meilleure connaissance et compréhension des facteurs intrinsèques impliqués dans les réponses individuelles à l’hypoxie sont le prérequis essentiel pour la prévention et la prédiction. Ils permettront la personnalisation des recommandations et des contre-mesures dans l’objectif de préserver l’état de santé des combattants en altitude et d’améliorer leur sécurité. Les travaux se poursuivent désormais par l’étude des effets de la combinaison des contraintes opérationnelles : restriction de sommeil et exposition à l’hypoxie.
viewed_cookie_policy
Partout dans le monde, des acteurs institutionnels, académiques, industriels ou encore opérationnels, s’engagent à apporter des réponses face aux risques des agents chimiques, biologiques, radiologiques, nucléaires et explosifs.
Face au retour des conflits de haute intensité et à la menace NRBC, l’Institut de recherche biomédicale des armées (IRBA) poursuit des travaux dans ces domaines pour protéger les militaires.
viewed_cookie_policy
Les prémisses
Dès janvier 2020, les chercheurs du département de Microbiologie et Maladie Infectieuse de l’IRBA se sont mobilisés face à l’épidémie créée par le virus SARS-COV2 en renforçant la veille scientifique et en participant à la sécurisation du rapatriement des Français de Chine (délivrance de conseils en biosécurité auprès des autorités et déplacement d’experts à Istres pour l’accueil et le suivi de nos ressortissants). Les chercheurs ont immédiatement mis en place les moyens de détection du virus par RT-PCR dans les milieux biologiques. L’émergence du besoin de diagnostic au sein des armées s’est traduit par une double réponse de l’IRBA : la mise à disposition des moyens de diagnostic, matériel et formation auprès des hôpitaux d’instruction des armées et dès le 11 mars 2020 la mise en place d’une chaine autonome de diagnostique à la disposition de la médecine de forces, et particulièrement de la force océanique stratégique dont la permanence à la mer a pu être sécurisée. Au-delà, l’IRBA a contribué à renforcer d’autres entités du SSA mises en extrême tension (DCSSA/RH, DMF notamment).
L’expertise opérationnelle
L’émergence de clusters au sein des forces s’est traduit par la constitution d’équipes mixtes d’épidémiologistes du CESPA et d’experts en microbiologie de l’IRBA habitués à travailler en environnement microbiologique de haute sécurité. Ces équipes sont intervenues en France (site de Creil), en OpEx (Barkhane) ainsi que sur les bâtiments de la marine nationale (Porte-avion Charles de Gaulle en particulier). Les experts l’IRBA se sont saisis de tous les besoins : mise au point de masques de protection pour les patients et les soignants par les experts en physiologie, évaluation des conditions de travail des soignants de l’Elément Militaire de Réanimation par les experts en biosécurité, en physiologie et en psychologie (fatigue, charge thermique…), sécurisation des transports aériens de patients par les experts de médecine aéronautique et en biosécurité, etc. Une Task Force « Recueil, Analyse, Propositions Techniques et Scientifiques » dédiée au COVID 19 (TF RAPTS COVID 19) a été rapidement constituée pour mobiliser l’ensemble du potentiel scientifique et technique de l’IRBA autour de questions posées par les soignants, la DCSSA ou les forces armées. Les synthèses scientifiques réalisées ont été rapidement mises à la disposition de tous les acteurs sur le site Intradef de l’IRBA et partagées sur le site GEDISSA. L’expertise en biosécurité a été également fortement sollicitée pour les formations « Capacité de réanimation projetable » (CARP), l’IRBA ayant accueilli les deux premières formations ou pour la réalisation de films pédagogiques.
Le développement de méthodes de diagnostic de pointe
L’estimation de l’impact de la pandémie sur les forces supposait des techniques de diagnostic fiables associant au sérodiagnostic sensible et spécifique des techniques de séroneutralisation évaluant le pouvoir antiviral du sérum des personnes immunisées. Ces techniques mises en œuvre sur le site de Creil ont permis de connaitre l’extension de la pandémie sur ce premier cluster militaire. Un diagnostic plus fin, indispensable pour déterminer l’origine d’une contamination, a nécessité la mise au point de techniques de séquençage du génome viral à partir des prélèvements cliniques. Ce séquençage demande des capacités de biologie moléculaire et de bioinformatique dont le niveau technologique définit la rapidité de réponse. L’avenir s’est bâti durant la crise avec le développement de technologies de diagnostic plus sensibles et plus rapides permettant un dépistage plus précoce et adapté aux larges effectifs des forces comme la spectrométrie de masse MALDI-TOF sur prélèvements rhinopharyngés ou salivaires, ou les techniques de diagnostic moléculaire SHERLOCK.
La recherche biomédicale
L’IRBA a également participé à combler les lacunes dans les connaissances nécessaires aux soins des patients, que se soit par des travaux théoriques publiés ou par des essais cliniques. Ainsi, des travaux de recherche ont permis l’évaluation de la réponse immunitaire dans des cohortes de soignants et de personnels du MinArm, et également le diagnostic précoce de gravité des patients hospitalisés en réanimation. Ces travaux effectués en partenariat avec les hôpitaux d’instruction des armées et la médecine des forces ont montré la complémentarité et l’interopérabilité des différentes composantes du SSA.
Vers le futur
La place jouée par l’IRBA dans la réponse du SSA a mis en exergue son rôle dans la préparation aux crises et la complémentarité de son approche avec les autres composantes du SSA. Le développement des technologies de pointe dans un centre de recherche biomédicale dédié a permis la réactivité indispensable. L’agilité et l’engagement des équipes de recherche ont été par ailleurs les facteurs de succès pour face faire à cette pandémie mettant en péril les missions des forces armées. La rapidité et la fiabilité du diagnostic auquel l’IRBA a fortement contribué ont assuré une prise en charge optimale pour les combattants déployés en OPEX.
viewed_cookie_policy
De nombreuses unités mobilisées
Les unités de virologie (U.Viro), de biologie moléculaire (U.BM) et de bactériologie (U. BACT) de l’IRBA, ont été mobilisées pour travailler avec la DGAMN. Cet exercice international, organisé par les Nations Unies, consiste à analyser des échantillons sur une période d’un mois et à identifier les agents biologiques éventuellement présents. Réalisé bénévolement et sur la base du volontariat, il renforce l’expertise NRBC de l’IRBA.
Développer un réseau de laboratoires pour faire face aux menaces
L’objectif est de développer un réseau mondial de laboratoires, capables d’analyser des échantillons suite à une suspicion d’agression biologique, pour en déterminer l’origine, naturelle ou provoquée. Une vingtaine de pays, dont les USA, le Canada, la Chine, la Russie et les principaux pays européens participent à cet exercice. Les résultats rendus par le Robert Koch Institute, le laboratoire organisateur pour les Nations Unies, placent l’IRBA et la DGAMN parmi les meilleurs laboratoires participants.
viewed_cookie_policy
Dimanche 17 octobre 2021 sera diffusé le prochain journal de la défense dédié à l’innovation au ministère des Armées. Une séquence sera consacrée au service de santé des armées, en particulier à l’institut de recherche biomédicales des armées (IRBA), unique établissement du SSA dédié à la recherche biomédicale de défense et de sécurité nationale.
Ce dimanche, le journal de la défense vous propsose de retrouver Albin, chercheur au sein de l’unité parasitologie et entomologie de l’IRBA et de découvrir son innovation pour lutter contre les maladies infectieuses.
Née dans le cadre d’un projet d’amélioration du système de surveillance d’agents pathogènes transmis par les moustiques, l’invention d’Albin repose sur un système de piégeage à moustiques dont l’objectif est de favoriser la survie des insectes et de collecter ensuite leurs excrétions.
En effet, l’étude des excréments des moustiques permet une surveillance fiable, rapide et peu coûteuse des maladies transmises par les moustiques comme le chikungunya, la dengue ou le paludisme par exemple. Une seule extraction moléculaire est nécessaire par piège pour détecter la présence d’agents pathogènes.
Sur les théâtres d’opération, dans les zones géographiques sujettes à la transmission de ces agents pathogènes par les moustiques (Sahel, Djibouti…), ce dispositif permettra de mettre en évidence de façon très précoce l’émergence de maladies avant l’apparition de premiers cas humains. Selon le niveau de menace, le personnel du service de santé des armées projeté avec les forces, pourra davantage anticiper et prendre les mesures sanitaires nécessaires pour lutter contre une éventuelle épidémie.
Facile à mettre en œuvre, le dispositif est imprimable en 3D grâce aux plans dessinés par Albin et son équipe de Marseille. Bientôt disponibles sous licence Creative Commons, les plans pourront être utilisés librement par l’ensemble de la communauté scientifique nationale et internationale.
Sources : État-major des armées
Droits : EMA
viewed_cookie_policy
Depuis 2013, les forces françaises sont présentes dans le Sahel à travers l’opération Serval puis l’opération Barkhane. Les contraintes particulières liées à la chaleur impactent directement le soldat dans son quotidien. Par conséquent, la division médicale des forces (DMF) ainsi que l’Institut de recherche biomédicale des armées (IRBA) se penchent sur la question de l’alimentation du combattant afin de limiter la dégradation de ses performances physiques, provoquée par les conditions extrêmes rencontrées sur ces théâtres d’opérations.
Comment se nourrir lors d’un déploiement en pays chaud ?
L’impact de la chaleur sur la nutrition
Au sens médical du terme, la nutrition comprend les aliments liquides et les aliments solides. Dans les pays chauds, l’enjeu se porte essentiellement sur l’hydratation. Néanmoins, l’alimentation solide n’est pas à négliger.
Quels sont les effets ?
Le manque d’appétit : durant les premiers jours, l’appétit diminue fortement. Il faut donc se forcer à manger pour éviter une chute des performances aérobies. La chaleur augmente la difficulté des muscles à utiliser les lipides. Cela entraîne une dépendance aux apports glucidiques dont il faut accroître la quantité à absorber. Au bout de quelques jours, le corps s’acclimate diminuant ainsi l’impact de la chaleur sur l’appétit. La déshydratation contribue au manque d’appétit.
Diminution de la prise alimentaire lors d’un exercice à la chaleur
Nous conduisons des recherches pour savoir si la faim est moins intense en ambiance chaude ou si nos envies de consommer certains aliments est modifiée par l’environnement chaud (Charlot et al. Nutriments, 2017).
La déshydratation : la déshydratation reste cependant l’enjeu le plus important. La perte d’eau et de sel (pertes sodées de 1 à 3g de sel/L de sueur) dues à la sudation sont déterminées par la température extérieure, le niveau d’activité physique et le degré d’acclimatation du corps à la chaleur. Il faut donc reconnaître les manifestations de la déshydratation.
Quels sont les symptômes identifiables ?
Notre corps est composé à 70% d’eau et au fur et à mesure qu’il se déshydrate, une perte de poids se produit et des symptômes apparaissent. Le suivi de la perte de poids reste donc le meilleur marqueur de suivi.
- Perte de 2% du poids : apparition d’une sensation de soif ;
- Perte de 4% du poids : altération des performances aérobies (c’est-à-dire la possibilité de soutenir l’intensité d’un exercice sur une longue période) caractérisée par une baisse de la capacité à faire des efforts de longue durée, diminution de la sudation ;
- Au-delà de 5% du poids : apparition de symptômes tels que les maux de tête, d’une fatigue intellectuelle, de difficultés de concentration, des troubles de l’attention et de la mémoire à court terme, des perturbations de la prise de décision, une perte de dextérité, une irritabilité, parfois des troubles digestifs. Les yeux se creusent, les muqueuses sont sèches… ;
- Au-delà de 10%, il s’agit d’une déshydratation sévère avec une intolérance à la station debout prolongée puis une agitation psychomotrice, des hallucinations, une confusion intellectuelle jusqu’au coma.
Il faut être conscient que même en l’absence de symptômes, il existe très précocement une diminution des performances physiques et une augmentation du risque d’accident grave lors de l’exercice.
Les urines sont aussi un bon indicateur de l’état d’hydratation du corps. S’il est illusoire d’attendre des urines claires, des urines foncées et peu abondantes sont un signe d’une hydratation insuffisante. L’absence d’urine est un signe de gravité traduisant une souffrance du rein qui doit amener une consultation médicale sans délai.
Quelle stratégie de nutrition ?
Afin de prévenir les cas de déshydratation, il existe quelques règles simples à connaître afin d’éviter les pièges de la chaleur.
- Etre à l’écoute de sa soif plutôt que de boire une quantité d’eau précise. Le volume d’eau à boire varie très fortement selon les situations. Il peut aller jusqu’à 8L par jour lors d’activités physiques intenses et prolongées. Mais, la consommation excessive d’eau (surhydratation) est également dangereuse. Par conséquent, il est préférable de boire dès les premières sensations de soif, afin de compenser les pertes par sudation mais de ne pas se forcer à boire en permanence. L’idée est donc de s’hydrater régulièrement pour éviter qu’une déshydratation trop importante ne s’installe.
- Il est préférable de boire régulièrement plutôt qu’une grande quantité en une seule prise. Si les quantités varient selon les personnes et les situations, il faut en moyenne absorber 150ml-250ml d’eau toutes les 20 minutes lors d’un exercice intense.
- En cas de déshydratation, il est conseillé de privilégier l’eau mais aussi des boissons comprenant un apport sodé afin de compenser les pertes de sel dans la sueur. C’est pourquoi les sachets de boissons de l’effort compris dans les rations comprennent un peu de « sucre » mais aussi du sel. Il est possible de faire soi-même ses propres boissons avec du sirop de fruit et des sachets de sel de table. Par exemple, couper un tiers de jus de raisin avec de l’eau et un ou deux sachets de sel convient parfaitement. Pour rompre la monotonie et l’écœurement, les potages déshydratés ou les bouillons cubes sont un très bon complément au repas du soir.
Attention aux faux bons amis
Voici quelques pièges auxquels il faut faire attention pour conserver ses performances et éviter les accidents :
- S’acclimater ne signifie pas perdre moins d’eau, au contraire ! Quand le corps « s’acclimate », il apprend à mieux réguler sa température centrale. Pour y parvenir, le corps sue en plus grande quantité. Ainsi, la personne tolère mieux la chaleur, mais elle perd aussi plus d’eau. Sa sueur est cependant moins salée car elle perd moins de sel. Les personnes acclimatées doivent donc faire particulièrement attention à leur hydratation.
- Il faut faire la différence entre les boissons énergisantes (Monster, Redbull…) et les boissons énergétiques (Powered, Isostar…). Les boissons énergisantes ne sont pas conçues pour les fortes chaleurs. Elles sont trop concentrées en glucides ce qui provoque un ralentissement de la digestion. Ainsi, si une boisson idéale contient normalement 50 à 60g de glucides pour 1 litre, les boissons énergisantes en contiennent près de 150g par litre. De plus elles ne contiennent pas de sel. Elles peuvent donc être consommées de façon modérée pour un usage récréatif mais elles ne sont pas à mettre dans une gourde en prévision d’un effort physique.
viewed_cookie_policy
L’équipe résidente de recherche subaquatique opérationnelle (ERRSO, à Toulon), de l’Institut de recherche biomédicale des armées (IRBA), s’est dotée en 2020 d’un nouveau bassin d’expérimentation destiné à la reprise de la plongée après un accident mais aussi à la recherche scientifique. Cet outil a été financé par la région Provence-Alpes-Côtes-d’Azur dans le cadre d’un appel à projet, lancé en 2019, intitulé « Exploration de la physiologie humaine en plongée sous-marine : Création d’un plateau de recherche en partenariat ».
Le bassin d’expérimentation
Ce bassin, long de 5 mètres, large de 3 mètres et profond d’1 mètre 40, dispose de puissantes turbines (débit entre 8 000 et 19 000 litres par minute) pouvant simuler différents types de courant. Grâce à ce bassin, les chercheurs peuvent mesurer, en immersion, de nombreuses variables telles que la température corporelle, la consommation d’oxygène ainsi que les réponses de l’organisme (cardiaques, ventilatoires, etc…). Dans ce bassin, il est également possible de tester des équipements de plongée (combinaisons, appareils respiratoires, palmes…) et d’analyser l’efficacité des mouvements de palmage des plongeurs.
Un véritable apport pour les plongeurs militaires
Ce bassin d’expérimentation sera utilisé pour des expertises médicales réalisées en partenariat avec le service de médecine hyperbare et expertise de plongée (SMHEP) de l’hôpital d’instruction des armées Sainte-Anne. Par exemple, dans le cadre d’une visite de reprise à la suite d’un accident de plongée, le bassin d’expérimentation permettra de s’assurer que tous les mécanismes d’adaptation devant être mis en place par le plongeur lors de l’immersion sont efficaces et suffisants pour ne pas mettre en danger sa santé. Ainsi, il devient possible de dépister, avec plus d’efficacité, les personnels à risque, tout en proposant des évolutions de normes d’aptitude à certains postes, ainsi que des procédures adaptées pour préserver la santé des militaires.
Un outil pour la recherche
Il constitue également un outil de choix pour reproduire, en laboratoire, les contraintes de l’immersion tout en analysant les réponses de l’organisme des plongeurs. Cette approche expérimentale donne une meilleure description, et donc une meilleure compréhension, des mécanismes physiopathologiques de l’immersion. Il permet aussi de tester des contre-mesures visant à réduire les effets néfastes de l’immersion sur l’organisme des plongeurs (effets de l’hydratation, de nouvelles combinaisons chauffantes, de nouveaux appareils respiratoires…).
Sources : IRBA
Droits : © Ministère des armées